Neuropatische pijn herkennen, begrijpen en aanpakken
Neuropatische pijn is pijn die vanuit de zenuwen zelf komt, niet door een wond of ontsteking. Het kan zich uiten als een brandend, stekend of elektrisch gevoel en heeft vaak een grote impact op het dagelijks leven. Op deze pagina leest u over de oorzaken, herkenning en behandelmogelijkheden.
Oorzaken zoals gordelroos en diabetes type 2
Neuropatische pijn is pijn die ontstaat door schade of prikkeling van het zenuwstelsel. Anders dan bij gewone pijn, zoals een snee of een blauwe plek, komt deze pijn van binnenuit de zenuwen zelf. Het kan zich uiten als een brandend, stekend of elektrisch gevoel. Soms is er zelfs pijn bij een aanraking die normaal helemaal niet pijnlijk zou zijn. Neuropatische pijn kan verschillende oorzaken hebben. Wij leggen je graag uit wat het is, welke aandoeningen (zoals gordelroos en diabetes type 2) een rol kunnen spelen, en welke behandelmogelijkheden er zijn.
Wat is neuropatische pijn?
Neuropatische pijn is pijn die ontstaat door een beschadigd of slecht functionerend zenuwstelsel. Normaal gesproken sturen zenuwen pijnsignalen naar de hersenen als er iets mis is, bijvoorbeeld bij een wond of ontsteking. Bij neuropatische pijn is dat systeem verstoord. De zenuwen sturen dan pijnsignalen zonder dat daar een duidelijke aanleiding voor is. De pijn kan continu aanwezig zijn, maar ook komen en gaan. Veel mensen omschrijven het als een brandend, stekend, kloppend of elektrisch gevoel. Soms reageert de huid ook overgevoelig op aanraking of temperatuur. Neuropatische pijn kan ontstaan door verschillende oorzaken, zoals een infectie, een chronische ziekte of zenuwschade na een operatie. Het is een serieuze aandoening die de kwaliteit van leven flink kan beïnvloeden.
Wat zijn de symptomen van neuropatische pijn?
Ieder lijf is anders, de symptomen van neuropatische pijn kunnen daarom per persoon sterk verschillen. Veel voorkomende klachten zijn een brandend of stekend gevoel, schietende pijn, tintelingen of gevoelloosheid. Sommige mensen ervaren ook allodynie, waarbij zelfs een lichte aanraking zoals kleding op de huid al pijn veroorzaakt. Anderen hebben last van hyperalgesie, waarbij normale pijnprikkels veel heviger worden gevoeld dan gebruikelijk. De pijn zit vaak in een specifiek gebied van het lichaam, afhankelijk van welke zenuw beschadigd is. Bij de een is dat bijvoorbeeld een hand of voet, bij de ander de rug of het gezicht.
Eigen bereidingen, voor individuele patiënten handgemaakt of 3D-geprint
Wat te doen tegen neuropatische pijn?
Bij neuropatische pijn is het belangrijk om eerst een goede diagnose te laten stellen. De huisarts is hiervoor het eerste aanspreekpunt. Die kan de klachten beoordelen, de oorzaak proberen te achterhalen en een passende behandeling voorstellen. Soms wordt u doorverwezen naar een neuroloog of pijnspecialist. Hoe eerder neuropatische pijn wordt herkend en behandeld, hoe beter de kansen op verlichting van de klachten.
Welke behandelmogelijkheden zijn er?
Neuropatische pijn reageert vaak niet goed op gewone pijnstillers zoals paracetamol of ibuprofen. Daarom worden er specifieke medicijnen ingezet, zoals bepaalde antidepressiva of anti-epileptica, die de pijnverwerking in het zenuwstelsel beïnvloeden. Ook zijn er lokale behandelingen mogelijk, waarbij medicatie direct op de pijnlijke plek wordt aangebracht. Veel mensen geven de voorkeur aan een lokale crème boven pillen, omdat de werkzame stof direct op de pijnlijke plek wordt aangebracht en zo minder belasting (en bijwerkingen) geeft voor het lichaam.
Een veelgebruikte vorm van lokale behandeling is een medicinale crème. Farmamed biedt hiervoor verschillende opties aan, uitsluitend verkrijgbaar op recept via de huisarts:
Bespreek met uw huisarts welke crème het meest geschikt is voor uw situatie. Deze crèmes zijn uitsluitend op recept te bestellen.
Een veelgebruikte vorm van lokale behandeling is een medicinale crème. Farmamed biedt hiervoor verschillende opties aan, uitsluitend verkrijgbaar op recept via de huisarts:
Bespreek met uw huisarts welke crème het meest geschikt is voor uw situatie. Deze crèmes zijn uitsluitend op recept te bestellen.

Oorzaken en aandoeningen van gordelroos
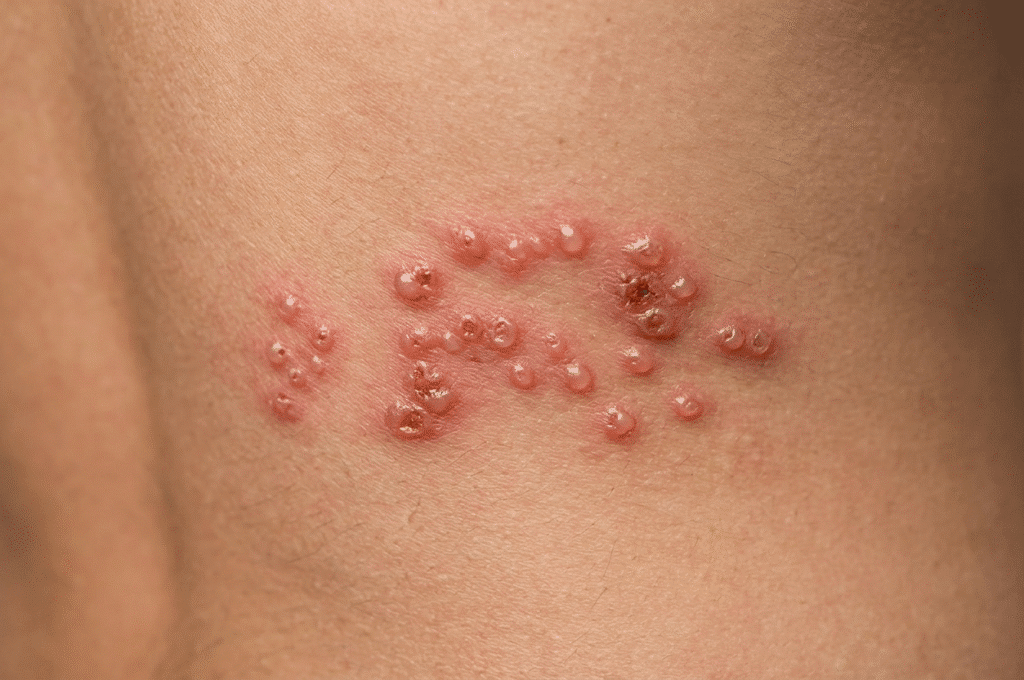
Gordelroos is een virusinfectie die pijnlijke blaasjes op de huid veroorzaakt. Het is een van de meest voorkomende oorzaken van neuropatische pijn. De pijn bij gordelroos komt niet alleen van de huid, maar ook van de zenuwen die door het virus worden aangetast. Juist die zenuwpijn kan lang aanhouden, zelfs nadat de uitslag al verdwenen is. Gordelroos treft vooral mensen boven de vijftig jaar, maar kan in principe iedereen treffen die ooit waterpokken heeft gehad. Hieronder leggen we uit hoe gordelroos ontstaat, hoe je het herkent en wat je eraan kunt doen.
Hoe ontstaat gordelroos en hoe krijg je het?
Gordelroos wordt veroorzaakt door het varicella-zostervirus, hetzelfde virus dat waterpokken veroorzaakt. Na een waterpokkeninfectie verdwijnt het virus niet volledig uit het lichaam. Het trekt zich terug in de zenuwknopen en blijft daar slapend aanwezig, soms tientallen jaren lang. Als het afweersysteem verzwakt, bijvoorbeeld door stress, ziekte of ouderdom, kan het virus opnieuw actief worden. Het trekt dan via de zenuwen naar de huid en veroorzaakt de kenmerkende uitslag. Gordelroos is dus geen nieuwe infectie, maar een heractivering van een virus dat al jaren in het lichaam aanwezig was.
Hoe herken je gordelroos?
Gordelroos begint vaak met klachten die lijken op griep, zoals vermoeidheid, lichte koorts en een branderig of tintelend gevoel op een bepaalde plek op de huid. Na een paar dagen verschijnt er een rode uitslag, die zich al snel ontwikkelt tot kleine, gevulde blaasjes. Deze blaasjes zitten meestal aan één kant van het lichaam, in een duidelijk afgebakende strook langs een zenuwbaan. Dit kan op de romp, het gezicht of rond de ogen zijn. De blaasjes zijn pijnlijk en kunnen hevig jeuken. Na één tot twee weken drogen ze in en vormen zich korstjes.
Is gordelroos besmettelijk?
Gordelroos zelf is niet besmettelijk in de zin dat iemand gordelroos kan krijgen van contact met een gordelroospatiënt. Maar het virus in de blaasjes kan wel worden overgedragen. Iemand die nog nooit waterpokken heeft gehad of niet gevaccineerd is, kan via direct contact met de blaasjes waterpokken oplopen. Voor volwassenen die al waterpokken hebben gehad is het risico klein, omdat zij al antistoffen hebben. Voor jonge kinderen, zwangere vrouwen en mensen met een verzwakt immuunsysteem is voorzichtigheid geboden. Zolang de blaasjes nog open zijn is het verstandig nauw lichamelijk contact te vermijden.
Hoe lang duurt gordelroos?
De uitslag bij gordelroos duurt gemiddeld twee tot vier weken. In de meeste gevallen genezen de blaasjes volledig en verdwijnen de klachten daarna. Toch houdt een deel van de mensen ook na genezing last van pijn. Dit wordt postherpetische neuralgie genoemd en is een vorm van neuropatische pijn. De zenuwen zijn dan zo beschadigd door het virus dat ze blijven pijnsignalen sturen, ook als de infectie allang voorbij is. Deze zenuwpijn kan maanden tot soms jaren aanhouden en heeft een grote impact op het dagelijks leven. Bij ouderen komt dit vaker voor dan bij jongere mensen.
Wat te doen bij gordelroos?
Bij vermoeden van gordelroos is het belangrijk zo snel mogelijk naar de huisarts te gaan. Een antiviraal middel, zoals aciclovir, werkt het best als het binnen 72 uur na het verschijnen van de uitslag wordt gestart. Dit kan de ernst en duur van de infectie beperken en de kans op langdurige zenuwpijn verkleinen. Verder zijn pijnstillers, rustgevende crèmes en het goed afdekken van de blaasjes aan te raden. Is gordelroos gevaarlijk? In de meeste gevallen niet, maar bij mensen met een verzwakt immuunsysteem of bij gordelroos rond de ogen is medische opvolging extra belangrijk.
Is vaccinatie tegen gordelroos zinvol?
Ja, vaccinatie tegen gordelroos is zinvol, vooral voor mensen boven de vijftig jaar. Het vaccin verlaagt de kans op gordelroos aanzienlijk en verkleint ook het risico op langdurige zenuwpijn als de ziekte toch optreedt. In Nederland wordt het gordelroosvaccin niet standaard vergoed, maar het is wel beschikbaar via de huisarts. Mensen met een verhoogd risico, zoals ouderen of mensen met een chronische ziekte, kunnen baat hebben bij vaccinatie. Bespreek met uw huisarts of vaccinatie in uw situatie aan te raden is.
Lokale crèmes tegen gordelroos
Bij aanhoudende zenuwpijn na gordelroos kunnen lokale crèmes uitkomst bieden. Farmamed levert de volgende crèmes (alleen verkrijgbaar met een recept van de huisarts):

Oorzaken en aandoeningen van diabetes type 2
Diabetes type 2 is een veelvoorkomende chronische aandoening waarbij het lichaam niet goed omgaat met suiker in het bloed. Het is een van de meest voorkomende oorzaken van neuropatische pijn. Langdurig hoge bloedsuikerspiegels kunnen de zenuwen beschadigen, wat leidt tot een aandoening die diabetische neuropathie wordt genoemd. Deze zenuwpijn uit zich vaak als een brandend of tintelend gevoel in de voeten en benen. Diabetes type 2 ontwikkelt zich meestal geleidelijk en blijft daardoor soms lang onopgemerkt. Hieronder leggen we uit hoe diabetes type 2 ontstaat, hoe je het herkent en wat je kunt doen om de klachten te beheersen.
Wat is diabetes type 2 en hoe ontstaat het?
Bij diabetes type 2 reageert het lichaam niet meer goed op insuline, het hormoon dat zorgt voor de opname van suiker uit het bloed. Dit wordt insulineresistentie genoemd. In het begin maakt de alvleesklier extra insuline aan om dit te compenseren, maar op den duur lukt dat niet meer. Het gevolg is een chronisch verhoogde bloedsuikerspiegel. Diabetes type 2 ontstaat door een combinatie van factoren, zoals overgewicht, weinig beweging, ongezonde voeding en erfelijke aanleg. Het ontwikkelt zich meestal geleidelijk over meerdere jaren. Vooral mensen boven de veertig jaar, mensen met overgewicht en mensen met diabetes in de familie lopen een verhoogd risico.
Wat is het verschil tussen diabetes type 1 en type 2?
Bij diabetes type 1 maakt het lichaam zelf geen insuline meer aan, omdat het immuunsysteem de insulineproducerende cellen in de alvleesklier aanvalt. Dit is een auto-immuunziekte die vaak al op jonge leeftijd ontstaat. Mensen met diabetes type 1 zijn volledig afhankelijk van insuline-injecties. Bij diabetes type 2 maakt het lichaam wel nog insuline aan, maar reageert het er niet goed op. Dit type ontstaat meestal op volwassen leeftijd en hangt sterk samen met leefstijl en erfelijke aanleg. Diabetes type 2 kan in veel gevallen worden beheerst met voeding, beweging en medicatie, zonder dat insuline-injecties noodzakelijk zijn.
Is diabetes type 2 erfelijk?
Erfelijke aanleg speelt een rol bij diabetes type 2, maar het is geen garantie dat je de ziekte ook krijgt. Als één van uw ouders diabetes type 2 heeft, is het risico verhoogd. Hebben beide ouders de aandoening, dan is het risico nog groter. Toch is erfelijkheid maar een deel van het verhaal. Leefstijlfactoren zoals voeding, beweging en gewicht hebben een grote invloed. Iemand met een erfelijke aanleg maar een gezonde leefstijl heeft een veel kleinere kans op diabetes type 2 dan iemand met overgewicht en weinig beweging. Erfelijkheid bepaalt dus mede het risico, maar niet het lot.
Hoe herken je diabetes type 2 en hoe weet je of je het hebt?
Diabetes type 2 ontwikkelt zich langzaam en geeft in het begin vaak weinig of geen klachten. Daardoor wordt het soms pas ontdekt bij een routinecontrole. Veelvoorkomende symptomen zijn veel plassen, veel dorst, vermoeidheid, wazig zien en een trage genezing van wonden. Ook terugkerende infecties, zoals blaasontsteking of schimmelinfecties, kunnen een signaal zijn. Twijfelt u of u diabetes type 2 heeft? De huisarts kan dit vaststellen via een eenvoudige bloedtest waarbij de bloedsuikerspiegel wordt gemeten. Vroege opsporing is belangrijk om complicaties, zoals zenuwpijn, te voorkomen.
Is diabetes type 2 te genezen?
Diabetes type 2 is in de meeste gevallen niet volledig te genezen, maar wel goed te beheersen en in sommige gevallen zelfs in remissie te brengen. Bij remissie zijn de bloedsuikerwaarden langdurig normaal zonder medicatie. Dit is mogelijk bij mensen die er in slagen om flink af te vallen en een gezondere leefstijl vol te houden. Voor de meeste mensen blijft diabetes type 2 echter een chronische aandoening die blijvende aandacht vraagt. Met de juiste behandeling, goede voeding en voldoende beweging is het wel goed mogelijk om een normaal en actief leven te leiden.
Wat mag je wel en niet eten bij diabetes type 2?
Voeding heeft een grote invloed op de bloedsuikerspiegel. Bij diabetes type 2 is het verstandig om producten met veel snelle suikers te vermijden, zoals frisdrank, snoep, wit brood, witte rijst en gebak. Deze laten de bloedsuiker snel stijgen. Beter zijn producten met langzame koolhydraten, zoals volkoren granen, peulvruchten en groenten. Groenten, magere eiwitten en gezonde vetten zijn een goede basis voor elke maaltijd. Wat fruit betreft: druiven, bananen, mango en lychees bevatten relatief veel suiker en kunnen de bloedsuiker snel verhogen. Bessen, appels en peren zijn betere keuzes vanwege hun lagere suikergehalte.
Hoeveel koolhydraten per dag bij diabetes type 2?
Er is geen universeel antwoord op hoeveel koolhydraten iemand met diabetes type 2 per dag mag eten, omdat dit per persoon verschilt. Over het algemeen wordt aangeraden om koolhydraten te beperken tot ongeveer 100 tot 150 gram per dag, afhankelijk van de situatie, het gewicht en de medicatie. Een diëtist of diabetesverpleegkundige kan hierin persoonlijk advies geven. Belangrijk is niet alleen de hoeveelheid koolhydraten, maar ook het type. Langzame koolhydraten uit volkoren producten en groenten geven een geleidelijkere bloedsuikerstijging dan snelle suikers uit bewerkte producten.
Welke magnesium bij diabetes type 2?
Mensen met diabetes type 2 hebben vaker een tekort aan magnesium, omdat hoge bloedsuikers ervoor zorgen dat meer magnesium via de urine verloren gaat. Magnesium speelt een rol bij de insulinegevoeligheid en de bloedsuikerregulatie. Magnesiumcitraat en magnesiumglycinaat worden het best opgenomen door het lichaam en zijn daarom vaak de aanbevolen vormen. Magnesiumoxide wordt minder goed opgenomen en is minder geschikt. Overleg altijd met uw huisarts of diëtist voordat u begint met een magnesiumsupplement, zeker als u ook medicijnen gebruikt voor uw diabetes.
Neuropatische pijn als complicatie van diabetes type 2
Een langdurig verhoogde bloedsuiker kan de zenuwen beschadigen, een complicatie die diabetische neuropathie wordt genoemd. Dit uit zich vaak als een brandend, tintelend of doof gevoel in de voeten en benen. De pijn kan ’s nachts erger zijn en het dagelijks leven flink beïnvloeden. Goede bloedsuikerregulatie is de belangrijkste manier om zenuwschade te voorkomen of te vertragen. Maar als de pijn er eenmaal is, zijn er behandelmogelijkheden. Veel mensen geven de voorkeur aan een lokale crème boven pillen, omdat de werkzame stof direct op de pijnlijke plek wordt aangebracht en zo minder belasting geeft voor het lichaam.
Farmamed levert de volgende crèmes op recept:
Farmamed levert de volgende crèmes op recept:


